« Le traitement de la DMLA a fait d’énormes progrès. »
Au fond, la dégénérescence maculaire liée à l’âge (DMLA) est un phénomène « normal » du vieillissement. Il s’agit d’une dégénérescence, autrement dit d’un vieillissement du centre de la rétine. La « macula lutea » (tache jaune) ou macula se trouve juste au centre de la rétine. La structure de cette région de la rétine est nettement différenciée de celle des autres régions. C’est ce qui nous permet une vue perçante, à haute résolution, dont nous avons besoin par exemple pour lire et pour reconnaître les petits détails.
par Dr Florian Sutter
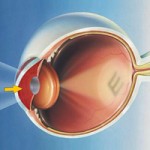
Lors de la lecture, les lettres sont réfléchies sur la macula (cf. la lettre E sur l’image).
Photo: www.aad.to
Dans cette zone centrale, le métabolisme est très actif durant toute la vie. Beaucoup d’oxygène y est transformé, et la lumière y est focalisée par la cornée et le cristallin. Il en résulte beaucoup de « radicaux libres ». Ce sont des molécules agressives à très courte durée de vie, qui sont les premières responsables de notre vieillissement.
Explication de principe : notre vieillissement tient au fait que nous respirons de l’oxygène et que ces processus sont particulièrement actifs au centre de la rétine. Mais les gens ne vieillissent pas tous (biologiquement) à la même vitesse. Certains sont déjà « vieux avant l’âge » à 70 ans, d’autres encore très en forme à plus de 90 ans. C’est dû essentiellement à la génétique, mais aussi dans une certaine mesure à l’influence de facteurs externes comme le mode de vie. Il en va de même pour la DMLA. Nous avons une certaine prédisposition génétique à développer ces changements dus à l’âge déjà précocement ou seulement tardivement. Mais des facteurs externes (modifiables) jouent aussi un rôle.
ARM et DMLA
Beaucoup de gens savent qu’il existe une forme « sèche » et une forme « humide » de la DMLA. Une autre distinction importante est en revanche le plus souvent inconnue. La DMLA se développe très lentement, sur des années ou même des décennies, sans que les personnes concernées ne se rendent compte de quoi que ce soit. Ce n’est que lors de l’examen ophtalmologique que le spécialiste peut discerner certains signes précoces du vieillissement. On appelle ces signes druses et troubles pigmentaires. En présence de ces modifications, la personne concernée voit quand même souvent tout à fait normalement et n’a aucun symptôme. Parler déjà de « dégénérescence » dans ce cas serait incorrect et induirait en erreur. Ces modifications précoces sont qualifiées d’ARM (age related maculopathy) ou « maculopa-thie liée à l’âge ». Une telle ARM n’est jamais « humide » comme la forme tardive, mais il ne s’agit pas encore non plus d’une « DMLA sèche », seulement d’une forme précoce d’une affection qui deviendra peut-être, ou non, un problème plus tard.
Forme tardive sèche
Quand on en arrive à une véritable forme tardive « sèche », une partie de la rétine, appelée « épithélium pigmentaire », commence à mourir en raison du vieillissement. Ce processus de dépérissement commence insidieusement et sans réaction biologique comme lors d’une inflammation. Le corps élimine simplement les cellules mortes, puis l’épithélium pigmentaire fait défaut. Etant donné que cet épithélium pigmentaire est indispensable à la fonction visuelle, la vue peut devenir très mauvaise. Ce processus se déroule très lentement, mais peut néanmoins entraîner un grave handicap visuel. Le patient ou la patiente perçoit une diminution très lente de l’acuité visuelle, surtout pour la lecture et la reconnaissance des visages.
Forme tardive humide
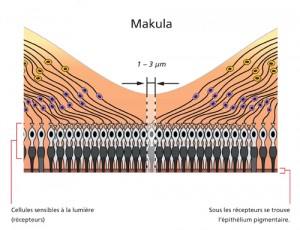 Dans le cas de la forme tardive humide ou « exsudative », de nouveaux vaisseaux se forment sous la rétine ou sous l’épithélium pigmentaire. La croissance de ces vaisseaux est provoquée principalement par un facteur de croissance appelé « VEGF ». Malheureusement, ces nouveaux vaisseaux ne sont pas normaux. Ils ne sont pas étanches, mais laissent échapper du liquide, ce qui entraîne un gonflement de la rétine dans la zone concernée. Ces vaisseaux sont en outre fragiles : il y a fréquemment des saignements dans ou sous la rétine. Ces processus entraînent rapidement une cicatrisation de la rétine, ce qui explique la diminution rapide de l’acuité visuelle. Les patients éprouvent une baisse rapide de la vue, associée à une vision déformée. Celle-ci (les lignes droites deviennent courbes) est due au gonflement de la rétine.
Dans le cas de la forme tardive humide ou « exsudative », de nouveaux vaisseaux se forment sous la rétine ou sous l’épithélium pigmentaire. La croissance de ces vaisseaux est provoquée principalement par un facteur de croissance appelé « VEGF ». Malheureusement, ces nouveaux vaisseaux ne sont pas normaux. Ils ne sont pas étanches, mais laissent échapper du liquide, ce qui entraîne un gonflement de la rétine dans la zone concernée. Ces vaisseaux sont en outre fragiles : il y a fréquemment des saignements dans ou sous la rétine. Ces processus entraînent rapidement une cicatrisation de la rétine, ce qui explique la diminution rapide de l’acuité visuelle. Les patients éprouvent une baisse rapide de la vue, associée à une vision déformée. Celle-ci (les lignes droites deviennent courbes) est due au gonflement de la rétine.
Méthodes de traitement actuelles
Le traitement de la forme tardive sèche constitue toujours un très gros problème. Une étude Scientifique (nommée « age related eye disease study », AREDS) a montré que la prise d’une combinaison définie de vitamines, d’antioxydants et de zinc peut freiner un peu l’évolution de la maladie. Mais l’épithélium pigmentaire déjà mort ne peut être reconstitué, de sorte que les patientes et les patients concernés ont surtout besoin d’une réadaptation avec des moyens auxiliaires (loupes appareils de lecture, grossissement de texte, filtres barrages, etc.).
La forme tardive humide se traite aujourd’hui relativement bien avec des médicaments. Ceux-ci s’attaquent au facteur de croissance VEGF. Lorsque ce facteur est bloqué, le gonflement et les nouveaux vaisseaux sanguins formés peuvent se résorber et la vue redevient meilleure. L’aspect désagréable est que ces médicaments doivent être administrés par injection dans l’oeil. Le traitement est indolore, mais l’idée de recevoir une « piqûre dans l’oeil » n’est pas très agréable. En outre, il faut refaire ces injections pendant une période assez longue et l’évolution doit être évaluée par le médecin. Pour les patientes et les patients, les efforts sont importants et le traitement implique aussi des coûts élevés pour les caisses maladie. Mais ce traitement « anti-VEGF » est nettement plus efficace que toutes les méthodes précédentes. Néanmoins, les patients n’y réagissent pas tous de la même manière. Il y a malheureusement aussi des cas de dégradation persistante malgré la thérapie.

